Varikosel Nedir
Varikosel, erkeklerde skrotumda yer alan toplardamarların şişerek genişlemesi ve büyümesi durumunun tıbbi adıdır.
Varikosel genellikle sol testiste görülür. El ile dokunulduğunda torba içinde plastik borular ya da solucanlar varmış gibi bir his uyandırabilir.
Varikosel oldukça yaygın bir tıbbi durumdur ve genellikle genç erkekleri etkiler. Erkeklerin yüzde 10 ila 15’i arasında bu problem görülebilir. Varikosel kendiliğinden bir tıbbi soruna yol açmayabilir, ancak sorunlara neden olursa bir üroloğa başvurmak en doğrusu olacaktır.
Varikoseller düşük sperm üretiminin ve sperm kalitesinin infertiliteye yani kısırlığa neden olabilecek miktarlara azalmasının arkasında yatan yaygın bir nedendir. Bununla birlikte, tüm varikosel vakalarında sperm üretimi etkilenmez. Varikosel kısırlığın yanı sıra testislerin normal olarak gelişmemesine neden olabilir.
Varikosel Neden Olur?
Kesin bir sebebi yoktur.
Spermatik kordda bulunan damarların içindeki akışı kontrol eden valflerin düzgün kan akışını engellediği durumlarda kan geride toplanır ve damarlarda genişlemeye neden olur.
Bu geriye doğru toplanma hem testislerde hasara neden olabilir hem de erkek fertilitesinde azalmaya sebep verebilir.
Varikosel genellikle erkeklerde ergenlik döneminde ortaya çıkar.
Varikosel vakaları yüzde 90 oranında sol testis, yüzde 9 gibi oranla her iki testiste, yani bilateral olarak görülürken, kalan çok az sayıda vaka ise sağ testiste teşhis edilmiştir. Varikosel geliştirilmesine yol açan özel bir risk faktörü belirlenmemiştir.
Varikosel Belirtileri Nelerdir?
Testislerde Ağrıya neden olabilir. Varikosel ağrısı hafif bir rahatsızlıktan keskin bir acıya kadar yayılan bir yelpaze üzerinde hissedilebilir, özellikle uzun süre ayakta durma ve fiziksel efor harcama ile artabilir.
Varikoseller bir çok vakada içi plastik boru ya da solucan dolu bir torba gibi görülür. Testistisin üzerinde şişmeye neden olabilir.
Semptom göstermeyen varikoseller genel olarak fertilite değerlendirmesi veya rutin bir fizik muayene sırasında saptanır.
Varikosel Komplikasyonları Nelerdir?
Kısırlık: Varikosel testis içindeki veya çevresindeki lokal ısıyı yüksek tutarak veya vücuttaki zararlı maddeler (oxidanlar) testisleri etkileyerek sperm oluşumunu, sperm hareketliliğini etkileyip, spermlerin işlevlerini yerine getirmelerine engel olabilir.
Etkilenen testisin atrofisi: Testisler varikosel durumu nedeniyle hasar görürse, küçülür ve yumuşamaya başlar
Varikosel Teşhisi Nasıl Konulur?
Fiziki muayene; testisinin üzerinde dokunulduğunda solucan torbası gibi hissedilen ve hassas olmayan damarlar görülür.
Varikosel muayene esnasında üç farklı derecede değerlendirilir.
- Derece: Ayakta muayene edilen hastada herhangi bir belirti gözlemlenemeyen, ancak Valsalva manevrası sırasında elle tespit edilebilen varikosel.
- Derece: Ayakta muayene edilen hastada gözle hafif derecede gözlemlenebilen ve Valsalva manevrası sonucunda damarların belirgin olarak görünür hale geldiği varikosel.
3 Derece: Ayakta muayene edilen hasta Valsalva manevrasına başlamadığı halde damarların belirgin şekilde görünür olduğu varikosel
Eğer fiziksel muayene yeterli değilse, skrotumun Doopler ultrason testi yapılır.
Varikosel Tedavisi Nasıl Gerçekleşir?
Varikosel tedavisi her birey için gerekli olmayabilir. Varikoseli olan birçok erkek, herhangi bir tedavi olmaksızın baba olabilir.
Erkek kısırlığı durumunda varikosel tedavisi kısırlığı iyileştirebilir veya in vitro fertilizasyon (IVF) gibi teknikler kullanılacaksa sperm kalitesini artırabilir. Bununla birlikte, , özellikle ergenlikte ilerleyen yani progresif testiküler atrofiye veya normal dışı yani anormal sperm değerlerine neden oluyorsa varikosel onarımı için bir operasyon gerçekleştirilmesi muhakkak gerekir.
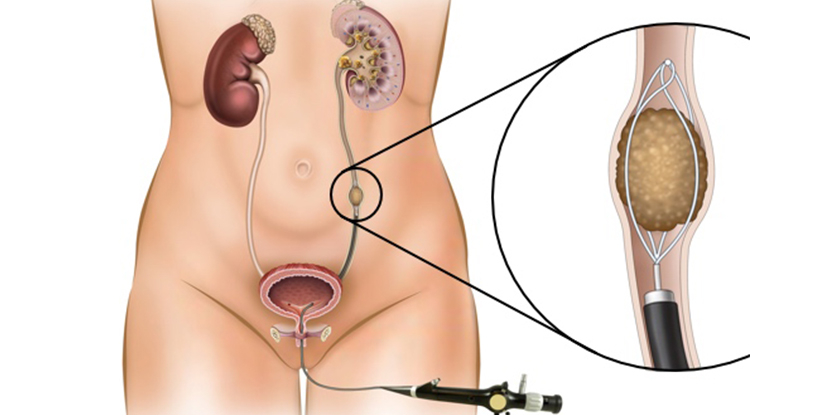
Varikosel tedavisi için genel olarak mikrovarikoselektomi ameliyatı yapılır.
Mikro Varikoselektomi
Genel veya lokal anestezi altında gerçekleştirilir.Ameliyat genellikle kasık bölgesinden yani inguinal yoldan veya kasık altından yani subinguinal yoldan yapılır. Anormallik gösteren toplardamarlar mikroskop yardımı ile görülerek tek tek bağlanır.
Mikrovarikoselektomi varikosel tedavisinde en etkili yöntemdir.
Varikosel Ameliyatı Sonrası Yaşam
Varikosel ameliyat olanlar iki gün sonra zorlayıcı olmayan etkinliklerle normal yaşamına dönebilir ve ayrı bir rahatsızlık olmadığı sürece iki hafta içerisinde egzersiz yapmak gibi yorucu işlere de başlayabilir.
Varikosel ameliyatı ağrısı hafif olmasına rağmen bir kaç gün veya hafta sürebilir. Doktor, ameliyattan sonra hasta bireye sınırlı bir süre boyunca kullanması için ağrı kesici ilaç reçete edebilir.
Ameliyat sonrasında doktor bir süre cinsel ilişkiye girilmemesini tavsiye edebilir. Vakaların büyük bir kısmında sperm kalitesindeki gelişmelerin semen analizi yardımıyla görülmesi ameliyattan yaklaşık 6 ay sonra gerçekleşir.
Bunun sebebi yeni spermlerin gelişmesinin yaklaşık üç ay sürmesidir. Varikosel amrliyatı yapılan infertil, yani kısır erkeklerin yaklaşık yarısı bu cerrahi müdahaleden sonra düzelmektedir. Cerrahi müdahale testis büyümesinde yavaşlama görülen çoğu genç için de başarılı sonuçlar vermektedir.